赵贝贝医生:哪些儿童白血病基因跟预后有关系?
文章来源:向日葵儿童 作者:向日葵儿童 责任编辑:admin 时间:2022-10-13
儿童白血病三大治疗手段为化疗、免疫治疗和造血干细胞移植。大家要记住,初诊首先选择化疗。如今免疫治疗、靶向药物的出现,造血干细胞移植技术的不断进步,为复发难治的患儿也带来了希望。此外,还有儿童白血病另外一项重要的进步,就是诊断和分层的完善,实现了精准治疗。
儿童白血病的诊断与分层,经典的模式就是MICM,第一个M是骨髓形态,就是在显微镜下看是不是白血病;I是免疫分型,用于判断是淋巴细胞白血病还是髓系白血病,还是其他的;C是染色体,最后一个M是分子生物学,这两个可以帮助诊断及判断预后,或者可以作为微小残留病的监测点,以期尽最大可能监测坏细胞的数量,实现精准治疗/个体化治疗。

近些年来,随着基因技术的不断发展和进步,很多与儿童白血病相关的基因被我们认识,也被应用到治疗中去。但是新的事物,也让很多家长感到困惑和迷惘。那么基因对儿童白血病来说究竟有什么作用呢?
基因检测在儿童白血病中的作用和意义主要有以下几点:
明确诊断
在诊断时,有这么一种情况,当白血病细胞比例不够时,如果我们检测到了AML1-ETO基因,是可以诊断为急性髓系白血病的。
患儿“个体化”的表现
可以利用与预后相关的基因把患儿分成低、中、高危,实现“个体化”治疗。
提供靶向治疗和疗效动态监测的“靶点”
基因检测可以找到靶向治疗的靶点,实现靶向药物的定点爆破;疗效的监测上,也可以多一双“眼睛”。此外,在发现复发趋势上它比骨髓形态要早很多,可以尽早发现蛛丝马迹。
特别想告诉大家的是,并不是报告单上写的所有基因都是有意义的,有不代表就是有害的,有一种基因是父母孩子都有,是这个家庭的遗传特点,但不是导致发生白血病的坏基因。目前我们认识且监测到的基因仅是冰山一角,需要我们进一步研究和发现。
儿童白血病中常见的基因检测方法有荧光原位杂交(FISH)、RT-PCR、二代测序、染色体核型分析。目前还有很多科学家致力于研究更新、更精准的检测方法,让检测变得更简单,成本更低。
医院的基因检测报告有哪些?
有什么意义?
接下来介绍一下几种常见基因检测报告大概长什么样子以及结果如何解读。报告单以我们医院(中国医学科学院血液病医院(血液学研究所))为例,各个医院可能不大一样,但名称还是大体相通的。

代测序和RNAseq报告单
二代测序和RNAseq的报告单上常常会有这类描述:与疾病密切相关的,与疾病可能相关的和其他。其实按字面意思理解就行,绝大多数情况下本病与密切相关的基因关系最大。所以一般我们复查的时候主要以此处为主。这个报告时间比较长,需要耐心等待,但一般不会根据二代测序的结果决定是否开始治疗。二代测序在发现超二倍体中的作用也很大。根据免疫分型,基本就可以开始治疗了。
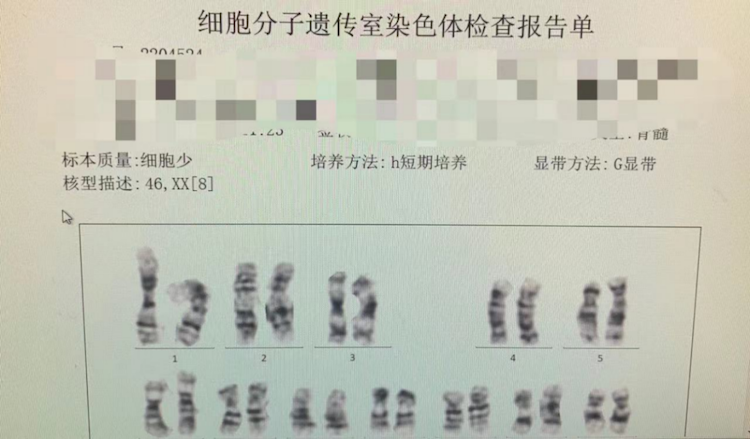
染色体检查报告
这是染色体检查报告单,它是需要培养的,所以也需要时间。

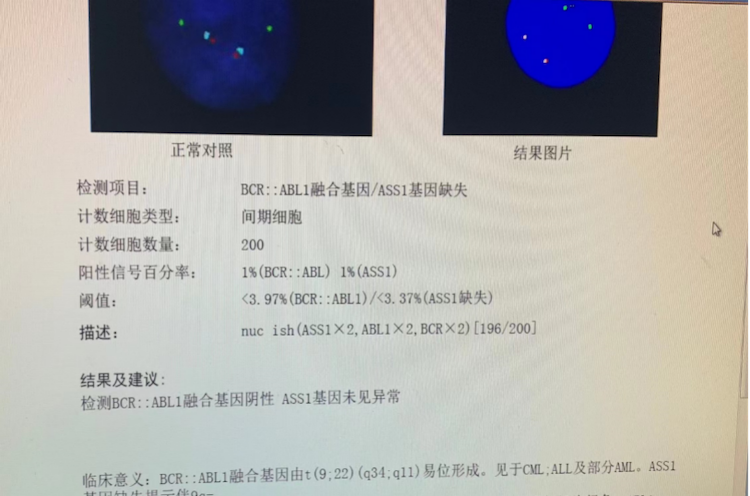
荧光原位杂交(FISH)检测报告
这是FISH,快速、灵敏,在iAMP21的诊断上意义很大。iAMP21是指第21号染色体内部扩增。在没有发现iAMP21的时候,即便患儿有预后好的基因,效果也很差,发现后予以强化疗,预后得到了很大的改善。
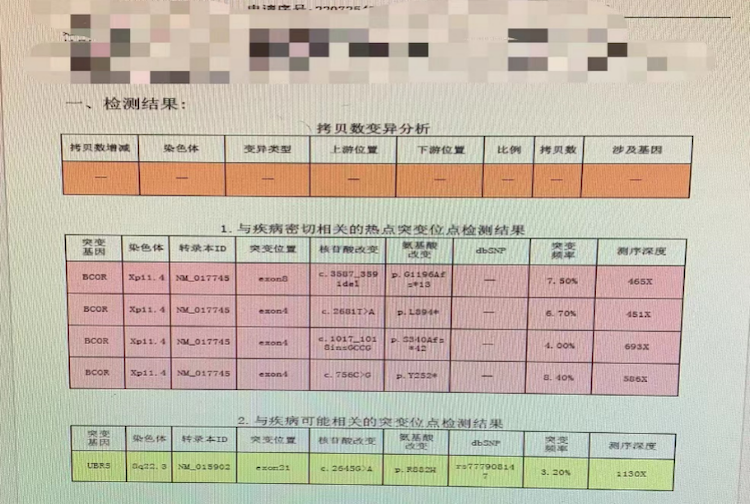
最后是PCR技术下的基因检测,能让我们快速知道有没有常见的预后好或坏的基因,以及能否尽早加靶向药物。
以上这些就是入院后非常重要的基因相关检查的样子和意义。
对于基因的几个常见误解
基因变化在儿童白血病中的常见表述有突变、缺失、倒位、易位、融合基因、重排、染色体整体或部分增加等。
突变就是这个位置的基因本来是a,但是变成了b,那么生产出来的产品就不一样;缺失好理解,如图所示,但是得看缺失的片段大小是多少;重复就同字面意思;倒位,就是正常的顺序是BCD,但是变成了DCB;易位呢,本来AB在长的那条染色体,MNO在短的那条上,易位后,就变成了AB在短的那条染色体,MNO到长的那条上了。重新接头处就形成了融合基因。
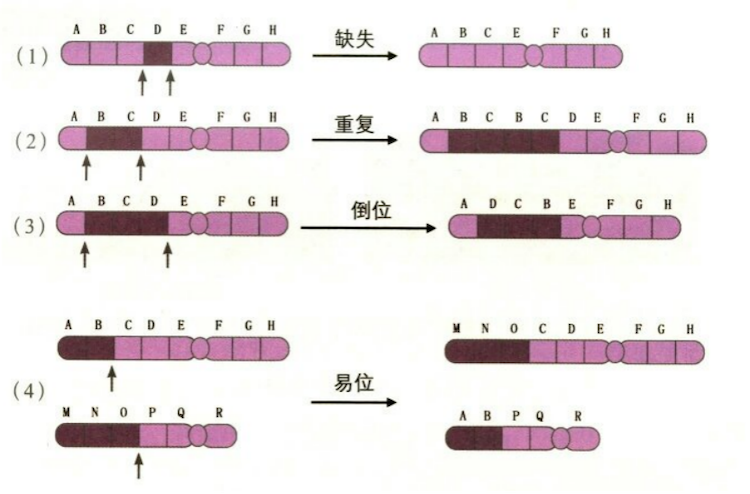
染色体结构变异(缺失、重复、倒位、易位)图解
大家需要了解的是,基因可以发生这些变化,但并不是每种变化都有意义,可能只有某种形式才有意义。所以当基因结果出来后,仔细听主管医生的讲解,比如当医生说可以继续治疗的时候,说明该基因还可以;医生说需要加靶向药物,可好可坏;医生建议缓解后做移植,说明该基因的预后不太好。
我还发现大家对于基因容易有以下几处误解。比如同一个基因,变化的形式可能是突变,也可能是缺失,还可能有表达的增多,但是可能只有当这个基因突变时是有意义的,或者只有缺失有意义,或者突变、缺失都有意义,表达增多就没有意义。比如TP53,基因缺失是有意义的,仅仅是表达量增多意义不大。
还有一种情况,有的基因单独出现有害,和别的基因一起出现可能就成了好的了。有的基因断裂的位置不一样,对后续的损害也不一样。靶向药物不一定仅用于明确靶点的基因,对于其他疾病也能发挥作用,比如研究表明,达沙替尼或许将成为T急淋的靶向药物等等。
所以需要跟自己的医生确认准确。不要向非专业人士咨询,大概率会误导大家。
儿童急性淋巴细胞白血病都有哪些基因?
对诊断和治疗有什么作用?
先看看儿童急性淋巴细胞白血病的危险分层,以CCCG-ALL-2020方案为例,在方案中有明确规定的是和预后关系很明确的一些基因,也是我们目前的分层依据。但是最终的分组,不能只看基因,还得看微小残留病变(MRD)的变化,比如初诊时染色体都是超二倍体,但是治疗后第19天的残留(MRD)大于1%,是需要升至中危组的。

这张图中是儿童急性淋巴细胞白血病常见的基因,绝大部分是TEL-AML1和超二倍体,这两个都是预后较好的基因。还有一些占比少的基因,有的是预后不好的,有的是还不清楚跟预后有什么关系的。一旦孩子有这些明确预后差的基因,需紧跟自己的主治医生的病情指导。有时候随着技术和新药的发现,有些预后差的基因也会成为预后中等的基因。
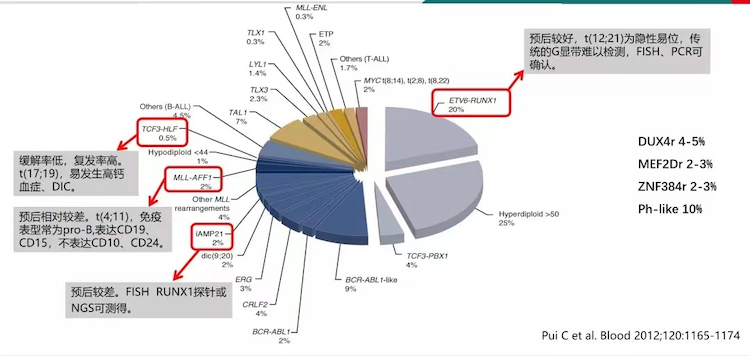
儿童急性淋巴细胞白血病常见基因与预后关系
细胞遗传学异常
正常的染色体数量是46条。大于50的叫超二倍体,与预后好相关;小于46的叫亚二倍体,与预后差相关。
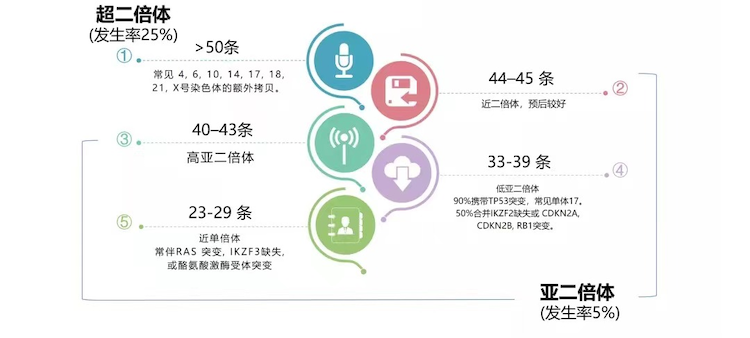
超二倍体预后好,亚二倍体预后欠佳
费城染色体阳性
费城染色体阳性急性B淋巴细胞(ph+B-ALL)是指含有BCR/ABL融合基因的一类B急淋,BCR/ABL融合基因分为P190、P210、P230及非典型,儿童最常见的是P190。特别指出的是慢性粒细胞白血病也可以是该基因,但两类疾病之间还是不一样的。
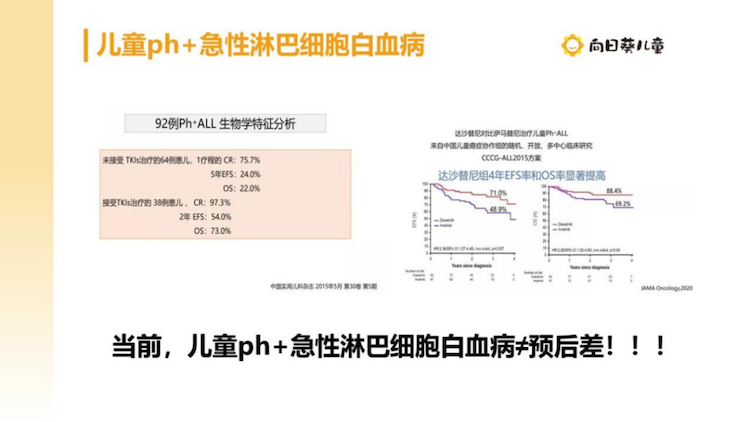
当前ph+B-ALL不等于预后差,青少年常见,成人常见,但预后与成人不同。一经确认,立即予以达沙替尼口服,若不能耐受其他化疗,也要尽量保留口服达沙替尼至全部停疗。该融合基因快速降为0为宜。有时会出现MRD为0,但该基因定量仍然有,与预后的意义尚未明确。此外,在有些方案中,仍认为ph+B-ALL预后不良。
该类型的白血病治疗过程中需多次行骨穿监测该基因定量,如果发现阴性转阳性,需警惕复发。该融合基因在一代伊马替尼出现后已由高危组降级至中危组,在二代达沙替尼出现后进一步提高了疗效,且减少了该类中枢神经系统白血病的发生。现在三代靶向药已在我中心(中国医学科学院血液病医院(血液学研究所)儿童血液病诊疗中心)开展临床试验。
WT1
WT1,是位于11p13上的WT1基因编码,为抑癌基因。它是一类有参考范围的结果,标本的取材不同,参考范围不一样;WT1的值不是越低越好,在参考范围内的,无论值是多少,都是阴性;只有大于参考范围时才是阳性。
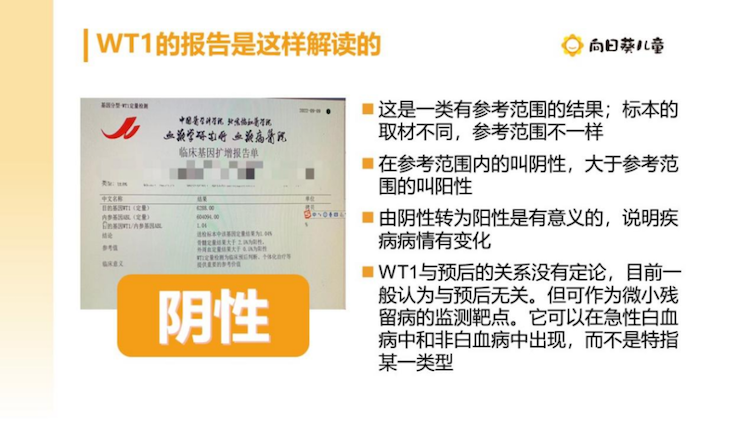
那么WT1的报告怎样解读呢?WT1由阴性转为阳性是有意义的,说明疾病病情有变化;但是它与预后的关系没有定论,目前一般认为与预后无关。但可以作为微小残留病的监测靶点。比如有的患儿除了流式MRD,就只有WT1,WT1往往比MRD出来的快,就显得和本病有关。实际上,它仅仅是一项监测靶点。
WT1可以在急性白血病中和非白血病中出现,而不是特指某一类型。
儿童急性髓系白血病中的基因有哪些?
对诊断和治疗有什么作用?
诊断上,当白血病细胞数达不到大于20%的比例时,如果存在AML1-ETO或CBFβ-MYH11阳性,即可诊断为儿童急性髓系白血病。所以儿童急性髓系白血病就根据有没有这两个基因分为两大组,有的叫CBF-AML,没有的叫非CBF-AML。
CBF-AML患儿根据第一次化疗(诱导缓解治疗)的结果进行危险度分层,若完全缓解,则为低危组;若为部分缓解或者不缓解,再予以第二次化疗后为完全缓解或部分缓解的为高危组,不缓解则为难治型。
低危组在治疗过程中监测融合基因定量,如果2个疗程治疗后融合基因定量下降<3个log值(比如初诊为283%,两疗后为0.3%,283除以0.3等于943小于1000,即3个log值)、或持续>0.01%,或治疗过程中升高则需要行造血干细胞移植;高危组患儿建议1-2个巩固治疗后接受造血干细胞移植。这里就体现了基因在监测疗效和调整治疗方案中的重要作用。
非CBF-AML危险度分组标准特别强调以下几点:
1、并不是所有的MLL融合基因都是高危,除去AF1Q和AF9。
2、当NPM1/IDH1/IDH2单独存在的时候预后不错,但合并其他的时候预后不好。
3、最后分组还是要看第一次化疗的效果,是一直化疗还是要做移植准备,需要动态监测MRD的变化。这里就体现了基因和MRD结合起来分析的重要性。
总体上具有明确预后基因意义的就是上述这几种。能不能继续化疗,要不要移植,何时移植也是有可监测和指导的指标。实现了精准治疗。

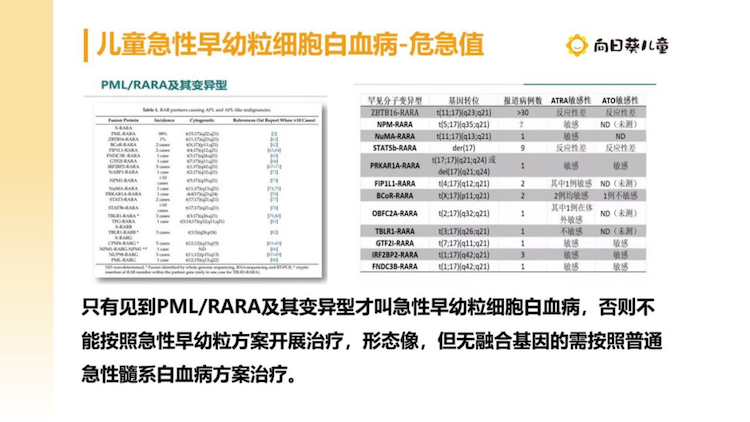
儿童急性早幼粒细胞白血病中基因的作用
儿童急性早幼粒细胞白血病在儿童白血病中属于危急值,意思是务必第一眼就要把它识别出来,并且高度重视。只有见到PML/RARA及其变异型的才叫急性早幼粒细胞白血病,否则不能按照急性早幼粒方案开展治疗,形态像,但无融合基因的需要按照普通急性髓系白血病方案治疗。
课程小结
基因在儿童白血病中的作用可以概括以下三方面:明确诊断,指导治疗,监控效果。
明确诊断
1.在急性髓系白血病中,如果幼稚细胞比例不够白血病的要求,但是有AML1-ETO这种标志性融合基因的时候是可以确诊的。
2.急性早幼粒细胞白血病必须见到PML/RARA融合基因。
指导治疗
入院后完善的这些检查结果出来的快慢不同,可不同程度地指导用药,但还是要结合后面的骨穿MRD的变化,最终确定危险分层组,不一定超二倍体等就一定是低危组。有些基因目前未必展现出与预后有关系,但随着药物的研究,增加靶向治疗的可能性是存在的,且有时可能会峰回路转。
监控效果
所监测的基因越早转阴越好,但也可能会复发,监测趋势很重要。注意结果判读时,有参考范围的要结合参考范围,没有参考范围的应该定量为0。谈基因的前提是患儿具体是什么类型的白血病,有的基因在急性髓系白血病中有意义的,在急性淋巴细胞白血病中未必有意义,比如NRAS,KRAS。务必结合患儿整体情况去判读,不能断章取义,也不能仅根据自己所见某患儿的情况。更不能找非专业的人士去解读。
正确理解基因作用和意义的方式是:借助基因诊断疾病类型和分层,指导是否加靶向药物;动态监测基因变化,结合动态监测MRD,整体判断疗效,以及是否需要调整治疗方案;尽快转阴是好事,阴转阳时能否狭路相逢勇者胜?万万不能乱七八糟以“基因”去“算命”。
我们对基因的认识仅是冰山一角,让它为我们所用才是正确的做法,而不是毫无依据的瞎猜。一旦预后不好,更应该认真和主管医生沟通,争取早点发现,早点调整方案。
本次内容就是这些,让我们一起努力,携手护孩子们周全。祝愿我们的孩子早日康复!
课程讲师 | 赵贝贝
中国医学科学院血液病医院(血液学研究所)
儿童血液病诊疗中心 主治医师
课程开发助教 | 左佳
文字内容整理 | 左佳
排版 | 洛涵
校对 | 秀秀
相关文章
孩子进行造血干细胞移植后,是否需要打疫苗?
造血干细胞移植后,之前预防接种获得的传染病免疫能力会全部丧失,必须在移植后重新接受预防接种。
哪种类型的儿童白血病容易复发?
『向日葵问答』42期下半部分
张辉教授:维持治疗期白细胞应该控制在多少?欧文门冬更不容易引起胰腺炎吗
张辉教授解答儿童白血病相关问题
儿童白血病要化疗多久
儿童白血病化疗包括诱导缓解治疗、巩固和强化治疗,以及维持治疗
白血病化疗是否对孩子学习有影响?多次骨穿有后遗症吗?
最让白血病患儿家长揪心的,除了治疗效果就是各种副作用。化疗究竟会有哪些副作用?有什么办法应对吗?








